Les mycoses cutanées sont nombreuses et fréquentes. Alors comment les reconnaître et les soigner ? Dans quels cas consulter ? Explications.
Mycoses cutanées : qu’est-ce que c’est ?
Les mycoses cutanées sont des infections superficielles et bénignes de la peau, mais qui nécessitent d’être traitées pour guérir, d’autant plus qu’elles peuvent s’avérer gênantes au quotidien.
Quelles sont les causes des mycoses de la peau ?
Les mycoses cutanées sont provoquées par des champignons microscopiques :
-
Les dermatophytes : des champignons filamenteux normalement absents de la peau. Une fois qu’ils contaminent votre peau, ils se développent facilement dessus, mais aussi sur les poils et/ou les ongles. La contamination peut s’effectuer à la suite d’un contact direct, d’un contact avec des squames (pellicules de peau) contaminées, avec un animal de compagnie ou d’élevage ou, plus rarement, par la terre.
-
Le Candida albicans est une levure normalement présente dans le tube digestif et la flore vaginale, mais absente de la peau. Lorsqu’elle est présente au niveau de cette zone, cette levure provoque des maladies de peau ou des muqueuses en présence de certains facteurs tels que l’humidité ou la macération.
-
La levure Malassezia est normalement présente sur la peau mais peut proliférer anormalement lorsque certains éléments sont réunis : chaleur, transpiration, présence de corps gras sur la peau…
Dans quelles conditions se développent les mycoses de la peau ?
Le principal facteur est la chaleur, surtout quand elle est associée à l’humidité comme dans les piscines, les saunas et plus généralement, tout ce qui peut provoquer une macération de la peau :
-
Transpiration excessive ;
-
Séchage insuffisant après la toilette ;
-
Le port de chaussures fermées et pas assez aérées ;
-
L’application de substances grasses sur la peau ;
-
Le port de couches pas assez souvent changées chez le nourrisson ;
-
Le surpoids ;
-
La grossesse.
Certains traitements médicamenteux (des antibiotiques et des corticoïdes) et certaines maladies chroniques comme le diabète ou un déficit immunitaire, favorisent également l’apparition de mycoses cutanées.
Notez enfin que certains sports de contact comme le judo facilitent la contamination, de même que la présence de plaies, même de petite taille.
Les symptômes des mycoses cutanées
Les symptômes peuvent varier en fonction de la localisation de la mycose cutanée. Tour d’horizon :
Mycoses des pieds, des mains et des ongles : quels sont les symptômes ?
La mycose des pieds est la plus fréquente des mycoses. Surnommée pied d’athlète, elle concerne surtout les adultes et est généralement causée par un dermatophyte, issu du sol d’une piscine, d’une salle de sport ou encore d’une salle de bains. Le champignon pénètre plus facilement une peau humide ou qui présente une petite plaie. La mycose se situe généralement entre les orteils : une rougeur puis des vésicules apparaissent, puis la peau desquame et un aspect de peau macérée apparaît. Ces symptômes s’accompagnent de démangeaisons pouvant aggraver les lésions cutanées. La mycose peut s’étendre aux autres espaces entre les orteils, ainsi qu’à l’ensemble du pied. Des zones rouges, des fissures puis des bulles remplies de liquide apparaissent, toujours avec d’importantes démangeaisons.
Les ongles sont souvent atteints eux aussi : on parle alors d’onychomycose. La mycose commence par atteindre les tissus autour de l’ongle puis l’ongle lui-même. Ces tissus sont rouges, tuméfiés et douloureux. Un liquide clair s’en échappe. Une tache jaunâtre est présente sur le bord de l’ongle : elle s’étend et s’épaissit. Si bien que la matrice de l’ongle est atteinte, puis se décolore et devient blanchâtre. L’ongle finit par se décoller partiellement.
La mycose des mains peut également être provoquée par la présence d’un dermatophyte ou le Candida albicans. Les lésions sont inflammatoires, constituées de bordures rouges, de desquamations, d’épaississement de la peau et de démangeaisons intenses.
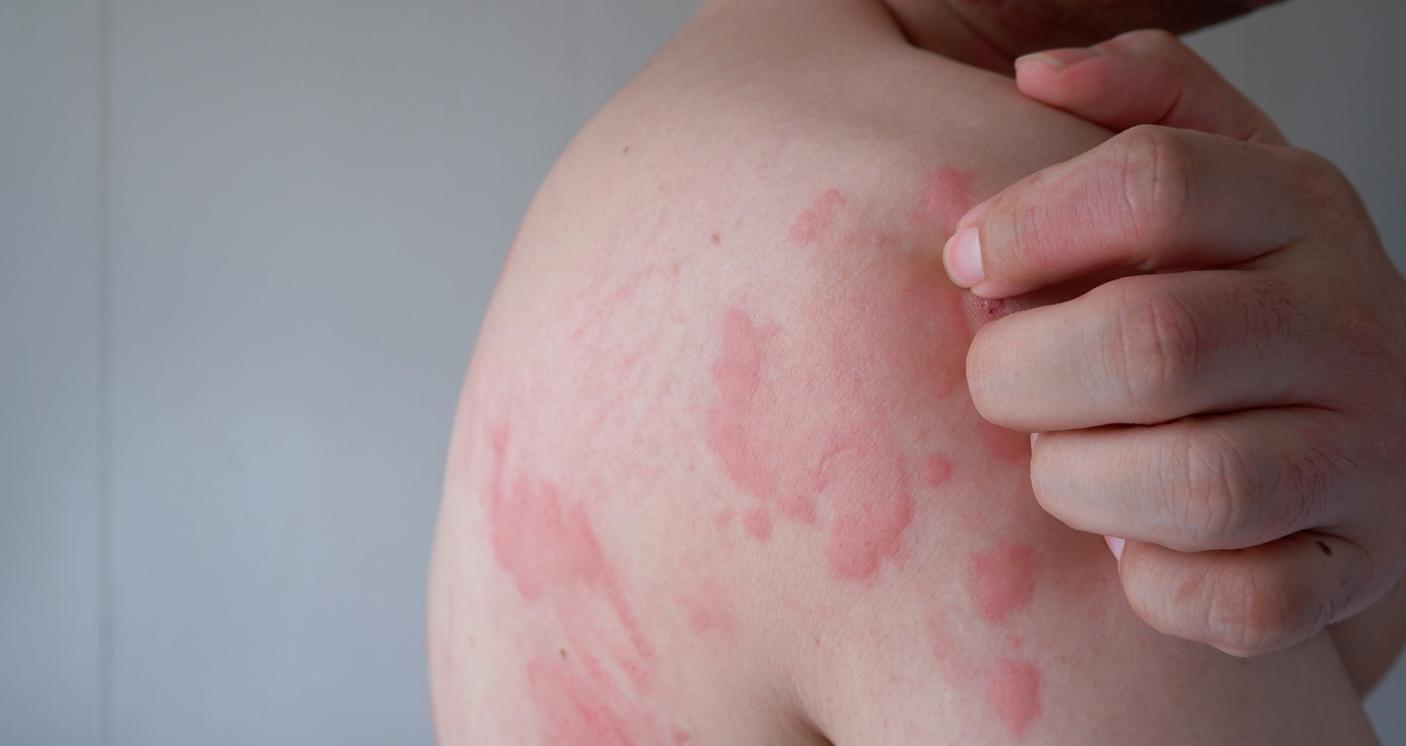
Les symptômes des mycoses des membres, du visage et du tronc
Ces mycoses se logent généralement au niveau des plis de la peau : dans l’aine, sous les aisselles, entre les fesses, sous les seins, au niveau des bourrelets de l’abdomen en cas de surpoids, et jusque derrière les oreilles. Elles peuvent aussi apparaître sur des zones de la peau ne contenant pas de poils : le visage, le cou…
Les lésions d’une mycose cutanée se manifestent par des plaques rouges en forme de cercle et d’aspect granuleux, avec un centre plus clair. Une desquamation est également présente, avec parfois des vésicules, des croûtes ou des bulles remplies de liquide. Des démangeaisons sont également présentes.
Un cas particulier de mycose cutanée : la candidose mammaire
Ce type de mycose peut apparaître au cours de l’allaitement maternel. Les mamelons sont entourés de rouge et deviennent douloureux aussi bien pendant les tétées qu’en dehors. Ces douleurs augmentent jusqu’à irradier tout le sein, faisant l’effet de brûlures ou de démangeaisons. Si cela vous arrive, alertez votre médecin ou votre sage-femme qui vous prescrira le traitement antifongique adapté et nécessaire. La candidose mammaire peut également provoquer un muguet buccal chez le bébé qui pourra être traité en même temps que sa mère.
Mycoses du cuir chevelu et des poils : symptômes
Également appelées teignes, ces mycoses sont généralement transmises par contact direct entre humains. Elles sont les plus fréquentes chez l’enfant avant la puberté. Cette mycose se manifeste par des zones sans cheveux (alopécie) : des plaques étendues avec quelques cheveux cassés. Les lésions sont parfois petites, sous forme de croûtes et étendues sur l’ensemble du cuir chevelu.
La mycose des poils, appelée pityriasis versicolor, est provoquée par la levure Malassezia, présente au niveau des follicules pilosébacés. Cette mycose concerne plus particulièrement le tronc, le cou, les épaules et le haut des membres. Chez l’enfant, l’atteinte du visage est fréquente. Elle se manifeste par l’apparition de taches ovales, granuleuses et plus claires que les zones de peau épargnées. Ces taches desquament lorsqu’elles sont grattées.
Reconnaître des mycoses cutanées spécifiques chez les jeunes enfants
Chez l’enfant et le nourrisson, certains types de mycoses sont plus fréquentes :
-
L’érythème fessier ou candidose cutanée des fesses qui apparaît en cas de changements de couche et/ou de soins insuffisants.
-
Le péri-onyxis mycosique concerne les enfants qui sucent beaucoup leur pouce : la peau qui entoure l’ongle subit alors une inflammation chronique en étant rouge, enflée et la peau peut se décoller.
-
La mycose du cuir chevelu ou teigne (voir ci-dessus).
-
La dermatite séborrhéique (plus communément appelée « croûtes de lait ») est due à la prolifération anormale de levures de type Malassezia.
Mycoses de la peau : comment réagir ?
En cas de mycose cutanée, la consultation médicale n’est pas toujours indispensable.
Quand consulter en cas de mycose cutanée ?
Consultez votre médecin traitant ou votre dermatologue dans certains cas :
-
Si votre enfant de moins de 12 ans est atteint d’une mycose.
-
Si vous avez un doute sur la nature de vos lésions.
-
Si vous allaitez et présentez les symptômes d’une candidose mammaire.
-
Si vous ou votre enfant pensez être atteints d’une mycose des ongles ou du cuir chevelu.
-
Si les lésions de la mycose ne s’améliorent pas après une semaine de traitement local.
-
Si une gêne, une douleur ou des démangeaisons altèrent votre qualité de vie.
-
Si de nouvelles lésions de mycose apparaissent sur une autre zone.
-
Si les lésions de la mycose sont ouvertes et risquent alors de se surinfecter.
-
Si vous êtes diabétique, souffrez d’une artérite des membres inférieurs ou d’un déficit immunitaire.
-
Si vous suivez un traitement par corticoïdes.
La prise en charge des mycoses de la peau
La prise en charge peut d’abord se faire par vous-même. En fonction de vos symptômes, consultez toutefois votre médecin qui vous prescrira divers traitements adaptés.
En premier lieu : un traitement local antifongique
Lorsque la mycose cutanée est modérée ou peu étendue, un traitement local antifongique disponible sans ordonnance peut suffire. Il se présente sous forme de crème, de gel, de pommade, de lotion ou de poudre en fonction de l’aspect de la mycose. Commencez à soigner cette mycose le plus rapidement possible afin que l’infection ne s’étende pas ou ne contamine personne.
Demandez conseil à votre pharmacien pour obtenir le traitement antifongique adapté à votre situation, notamment si vous êtes enceinte ou souffrez d’une maladie chronique. Continuez le traitement jusqu’au bout, même si vous constatez une amélioration de votre état. Avant d’appliquer votre traitement et après, lavez-vous soigneusement les mains avec un savon de pH neutre.
Attention : si vos lésions s’aggravent ou persistent, arrêtez le traitement local antifongique et prenez rendez-vous avec votre médecin traitant ou votre dermatologue.
En outre, pour les mycoses du cuir chevelu, un traitement sous forme de gel douche (à appliquer sur toute la peau également) ou de shampoing est prescrit. S’il s’agit d’une mycose des ongles, le traitement antifongique local prend la forme d’un vernis à appliquer pendant 3 à 6 mois. Il peut être associé à une crème spécifique.
Un traitement oral antifongique pour certaines formes de mycoses cutanées
Ce traitement, sous forme de comprimés, est prescrit par votre médecin pour une durée de 6 à 8 semaines. Il est parfois associé au traitement antifongique local, comme pour les mycoses du cuir chevelu ou des ongles (pour ce type de mycose, le traitement est prescrit pendant 3 à 6 mois en général).
Conseil bien-être : Comment prévenir les mycoses de la peau ?
Pour éviter les mycoses de la peau, certaines recommandations doivent être appliquées quotidiennement :
-
Ne gardez pas vos pieds mouillés, pour éviter la prolifération des champignons. Essuyez-les bien à l’aide d’une serviette sèche et propre.
-
Ne portez pas plusieurs fois vos chaussettes, vos bas et collants, mais lavez-les après chaque utilisation.
-
Changez toutes les semaines vos tapis de bain et linge de toilette.
-
Portez des chaussures et des chaussettes adaptées pour éviter de transpirer des pieds.
-
Évitez de porter des chaussures trop serrées ou composées d’une semelle en caoutchouc.
-
Choisissez des chaussettes en fibres naturelles telles que le coton.
-
Aérez vos chaussures et évitez de les porter deux jours de suite.
-
Dès les premières rougeurs, appliquez une crème adaptée sur l’érythème fessier de votre bébé.
-
Séchez-vous soigneusement partout après chaque toilette.
 Sauvegarder
Sauvegarder