
Maladie de Crohn : mieux comprendre cette pathologie inflammatoire chronique de l’intestin
La maladie de Crohn est une affection inflammatoire chronique qui fait partie des MICI (maladies inflammatoires chroniques de l'intestin). Cette maladie parfois très invalidante peut atteindre tous les segments du tube digestif. Quels sont les symptômes ? Comment traiter la maladie ? Réponses.
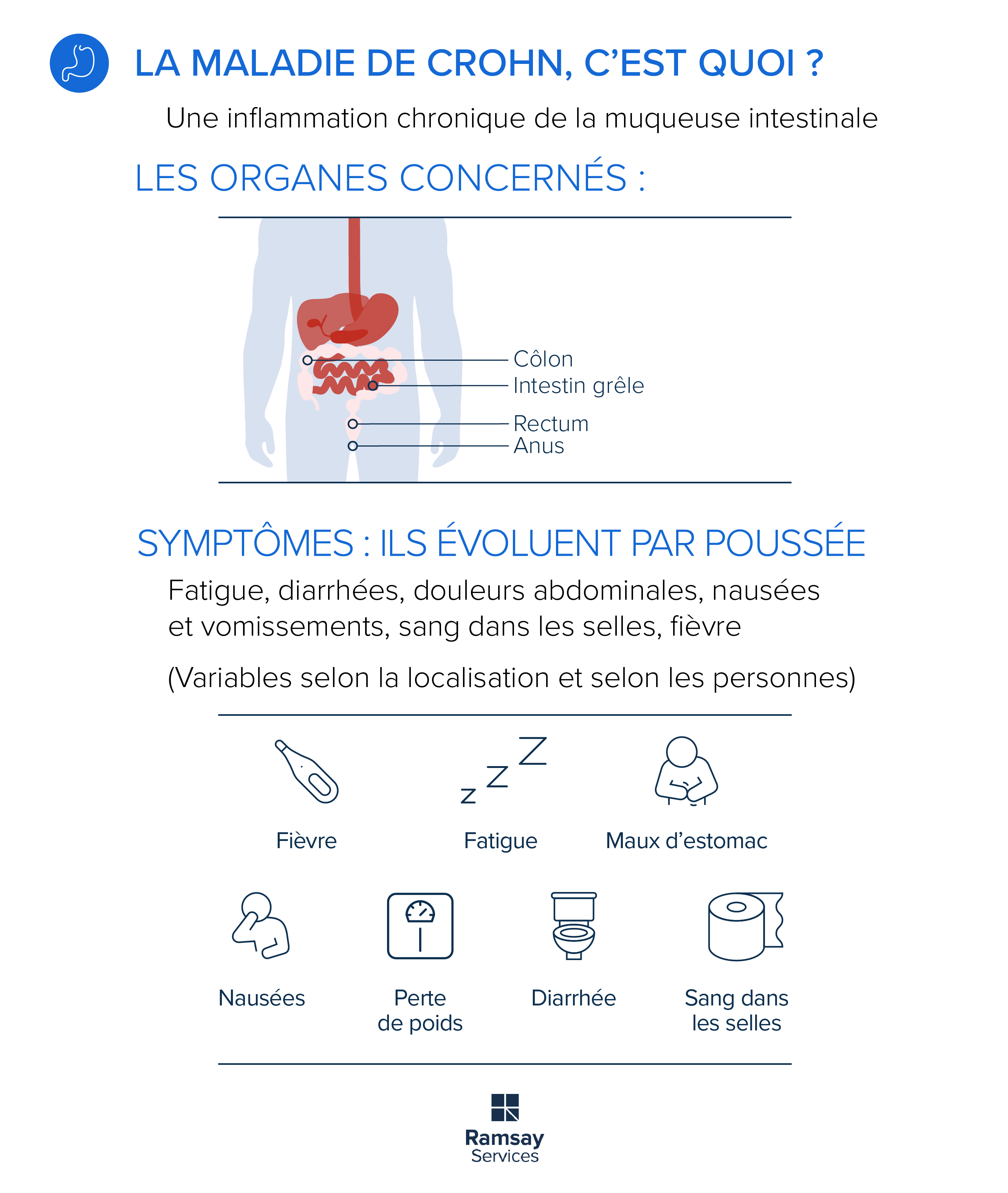
Qu’est-ce que la maladie de Crohn ?
En France, environ une personne pour mille est touchée par la maladie de Crohn. Il s’agit d’une affection inflammatoire chronique du tube digestif qui provoque une inflammation et un épaississement de la paroi intestinale avec parfois des ulcères, des fissures ou bien encore des perforations. Chez certaines personnes, l’ensemble du tube digestif, allant de l’œsophage au rectum, est touché. Chez d’autres, seulement l’intestin grêle ou uniquement le côlon.
Cette affection évolue par poussées et se caractérise par des maux de ventre, des troubles digestifs, diarrhées pouvant persister pendant plusieurs semaines. De fait, plus les crises sont longues, plus les risques de fatigue, anémie, dénutrition et perte de poids sont élevés.
Les périodes de rémission, c’est-à-dire sans poussées, sont variables d’une personne à l’autre et peuvent durer de plusieurs semaines à plusieurs mois.
Quels sont les symptômes de la maladie de Crohn ?
Les symptômes de la maladie de Crohn varient selon les parties du tube digestif concernées.
Lorsque la maladie touche l’œsophage et le haut de l’intestin grêle, on observe des brûlures d’estomac et des reflux acides.
Lorsqu’il s’agit de la fin de l’intestin grêle, la maladie se traduit par des douleurs à droite au niveau de la partie basse du ventre, accompagnées de nausées et de diarrhées.
Enfin, lorsque la maladie affecte uniquement le gros intestin (côlon), on observe généralement des maux de ventre accompagnés de diarrhées et parfois la présence de sang dans les selles.
Lors des poussées, pour la majorité des patients, des douleurs abdominales plus importantes surviennent après les repas. En plus de ces douleurs et troubles digestifs, les patients souffrent souvent d’une gêne quotidienne, de fatigue voire d’asthénie (c’est-à-dire de fatigue très intense et chronique) et parfois d’anémie (ou carence en fer) due à une mauvaise absorption du fer et à l'inflammation.
Aussi, les patients ayant des crises fréquentes peuvent présenter des signes de dénutrition, une perte de poids importante et des problèmes inflammatoires généralisés. [1]
Connaît-on les causes de la maladie de Crohn ?
La maladie de Crohn est une maladie “auto-immune” puisque le système immunitaire du patient attaque les cellules de la paroi du tube digestif. En revanche, si les mécanismes de la maladie de Crohn sont mieux connus aujourd’hui, les causes, elles, ne sont pas toujours identifiées.
Parfois, une association de facteurs environnementaux, c’est-à-dire liés au mode de vie, et de facteurs génétiques ou héréditaires, est suspectée. En effet, selon les recherches scientifiques, une trentaine de gènes seraient identifiés comme responsables d’apparition plus fréquente de la maladie de Crohn.
Concernant les règles dites hygiéno-diététiques, on a observé chez certains patients que le tabac et certains aliments pouvaient accentuer la sévérité des troubles.
Diagnostic et examens
Poser le diagnostic de la maladie de Crohn se fait en plusieurs étapes. Le temps d’observation afin de déterminer s’il s’agit de cette maladie ou non peut parfois prendre du temps.
Le diagnostic repose sur l’interrogatoire du patient qui décrit ses symptômes, ses habitudes de vie, la fréquence des troubles mais aussi bien sûr sur l’examen clinique et les examens médicaux complémentaires prescrits.
Un bilan biologique est généralement prescrit par le médecin pour détecter la présence ou non d’anémie et de carences, rechercher un syndrome inflammatoire couplée à une analyse bactériologique et parasitologique.
Pour aider également au diagnostic, une iléocoloscopie, un examen réalisé sous anesthésie générale, est souvent prescrit. Elle permet de visualiser la paroi du gros intestin et de l’iléon (la fin de l’intestin grêle) grâce à une sonde endoscopique souple introduite par l’anus. Avant de passer cet examen, le patient est à jeun et doit avoir le côlon complètement vide. Le médecin peut prescrire au patient pendant plusieurs jours un régime pauvre en fibres avant l’examen, doublé d’une “purge” déclenchée par un médicament.
L’iléocoloscopie permet de révéler des signes inflammatoires du côlon ainsi que des ulcères le cas échéant. Dans les cas où l’endoscopie n’est pas réalisable, d’autres examens de diagnostic peuvent être prescrits, tels qu’une échographie ou une IRM (imagerie par résonnance magnétique).
Les traitements et la prise en charge de la maladie de Crohn
Pour l’heure, il n’existe pas de traitement pouvant guérir la maladie de Crohn, mais des médicaments soulagent les symptômes des poussées. C’est ce que l’on appelle un traitement d’attaque, auquel le médecin ajoute souvent par la suite un traitement d’entretien pour préserver la meilleure qualité de vie possible du patient, favoriser la rémission longue et prévenir les complications.
Les traitements sont prescrits par le médecin en fonction de la partie du tube digestif concerné et de la sévérité des symptômes.
Les évolutions possibles de la maladie
Comme évoqué précédemment, la maladie de Crohn évolue par poussées plus ou moins rapprochées selon les patients. L’évolution est très différente d’une personne à l’autre et il est parfois difficile de prédire l’évolution.
Les complications existent mais ne sont pas obligatoirement connues de tous les patients. Les complications les plus fréquentes sont la dénutrition, les anémies ainsi que les carences vitaminiques par mauvaise absorption des nutriments et vitamines à travers la paroi intestinale. Certains patients souffrent également de complications telles que des sténoses intestinales c’est-à-dire un rétrécissement du diamètre intestinal, parfois des fistules et des abcès intra-abdominaux ou anales.
Il existe aussi des complications aiguës telles que les occlusions intestinales qui constituent une urgence médicale, au même titre que les péritonites par perforation de la paroi intestinale et les hémorragies digestives.
On observe également chez certains patients d’autres maladies articulaires et inflammatoires telles que les uvéites (au niveau des yeux) et des problèmes cutanés par exemple, tels que des érythèmes noueux au niveau des jambes ou des avant-bras. Enfin, à plus long terme, il a été observé un risque de cancer du côlon ou de l’intestin accru chez les personnes atteintes de la maladie de Crohn, impliquant un suivi régulier de la maladie.[1]
Alimentation et maladie de Crohn : quel lien ?
Contrairement aux idées reçues, il n’existe pas de régime spécifique à la maladie de Crohn. Il existe cependant depuis mai 2008 des recommandations officielles. En effet, la Haute Autorité de Santé (HAS) a publié un guide patient pour l’ALD 24 « Maladie de Crohn » [2].
Dans ce guide, il est précisé que l’alimentation n’influe pas sur le cours de la maladie et qu’il n’est pas nécessaire d’imposer un régime particulier. Au contraire, l’alimentation doit rester le plus diversifiée possible et bien entendu équilibrée.
En cas de poussées sévères, un régime pauvre en fibres et sans résidus peut toutefois être prescrit de manière transitoire. Ce régime n’est pas justifié de façon durable. En raison du caractère chronique de la maladie, l’HAS recommande aux patients de suivre des programmes d’ETP (éducation thérapeutique du patient) afin d’apprendre à gérer son alimentation et préserver au maximum leur qualité de vie.[3]
 Sauvegarder
Sauvegarder